Behandling av plager ved gastroøsofageal refluks hos gravide og ammende
Kunnskapsgap
1. Hvilke er de viktigste kostholds- og livsstilsendringene ved refluksplager i svangerskapet?
2. Hvilke legemidler mot refluksplager kan brukes av gravide?
Før du leser videre, tenk på hvordan artikkelen skal hjelpe deg til å gjøre en bedre jobb som farmasøyt.
Hovedbudskap
Første tiltak ved refluksplager er kostholds- og livsstilsendring.
Tilleggstiltak er legemidler som mekanisk hemmer refluks eller virker syrenøytraliserende.
H2-blokkere er neste tiltak hvis man ikke oppnår tilstrekkelig effekt.
Protonpumpehemmere er effektive, men bør brukes kun i samråd med lege grunnet begrenset erfaring.
Kunnskapsformidling
Hva har du lært?
Hvordan kan andre dra nytte av dette?
Last ned hele artikkelen med tabeller i pdf-format
BAKGRUNN OG HENSIKT
Gastroøsofageal refluks er svært vanlige svangerskapsrelaterte plager. De forekommer hos mellom tre–fem av 10 gravide, og i enkelte studier er de rapportert hos nærmere 80 prosent av de gravide (1). Plagene opptrer hyppigere og sterkere mot slutten av graviditeten. En studie fant at ca. 20 prosent av de gravide hadde halsbrann i første trimester, ca. 40 prosent i andre trimester og ca. 70 prosent i tredje trimester (2). Årsaken til at gravide oftere er plaget med gastroøsofageal refluks, er økt produksjon av progesteron som reduserer muskeltonus i den gastroøsofageale sfinkteren (lukkemuskelen mellom magesekken og spiserøret) og gir en utilstrekkelig lukking av denne. Samtidig vil fosteret etter hvert som det vokser, trykke på ventrikkelen og presse mageinnholdet oppover (3).
Gravide og ammende oppsøker ofte apoteket for å få råd om behandling av refluksplager. Hensikten med denne artikkelen er å oppsummere klinisk dokumentasjon for de vanligste legemidlene ved gastroøsofageal refluks og gi råd om bruk under graviditet og amming. Der hvor anbefalingene er forskjellig for første, andre og tredje trimester i svangerskapet, vil vi presisere dette.
MATERIALE OG METODE
Databasen PubMed (www.ncbi.nlm.nih.gov/sites/entrez/) ble søkt juni 2008 med fritekst søketermene «gastro-oesophageal reflux» og navn på legemiddelgruppene («Histamine H2 Receptor Antagonist», «H2-blocker», «Antacid Agent», «Proton Pump Inhibitor») eller virkestoffnavn («Alginate», «Cimetidine», «Ranitidine», «Famotidine», «Omeprazole», «Pantoprazole», «Lansoprazole», «Esomeprazole») koblet med søkeord «pregnancy», «breast feeding» eller «breast milk». Artikler som ikke hadde hovedfokus på effekt eller sikkerhet, eller overgang til morsmelk hos mennesker, ble ekskludert. I tillegg ble artikler som ikke var på engelsk, norsk, svensk eller dansk ekskludert. Oversiktsartikler publisert senere enn 1998 og originalstudier (ingen tidsbegrensning) på området ble gjennomgått. Kasuistikker ble kun inkludert hvis de omtalte overgang til morsmelk, da det foreligger få studier på dette området. I alt ble 40 artikler gjennomgått, hvorav 16 oversiktsartikler, 22 originalstudier og 2 kasuistikker. I tillegg ble tre sentrale oppslagsverk konferert (4–7).

Tabell 1. Ikke-farmakologiske råd ved gastroøsofageal refluks (1, 8, 9).
RESULTATER
Behandlingen kan deles inn i ikke-farmakologisk og farmakologisk behandling.
Ikke-farmakologisk behandling
Førstehåndsanbefaling til gravide og ammende med gastroøsofageale refluksplager er generelle, ikke-medikamentelle tiltak for å forebygge symptomer (som også gjelder dem som ikke er gravide) (1, 8, 9). De hyppigst nevnte oppsummeres i tabell 1. Mange får tilstrekkelig symptomlindring ved kostholds- og livsstilsendringer (1, 8, 9).
Farmakologisk behandling
Anbefalingenevedrørende legemiddel mot gastroøsofageale refluksplager hos gravide og ammende er oppsummert i tabell 2. Anbefalingen gjelder hele svangerskapet, så fremt noe annet ikke spesifikt er nevnt.
Alginat
Alginat absorberes ikke fra mage-tarmkanalen, og overføres derfor ikke til foster eller morsmelk (6). Ved lette plager kan effekten være god, men det gir vanligvis ikke tilstrekkelig effekt ved mer uttalte plager (10, 11).
Antacida
Antacida i form av aluminium- og magnesiumforbindelser kan brukes av gravide og ammende. En randomisert, kontrollert studie blant gravide viste at 80 prosent flere som fikk antacida opplevde lindring av symptomene enn dem som fikk placebo (12). Gravide og ammende bør unngå å bruke kalsiumkarbonat (Titralac®) i store mengder (> 10 tabletter per dag) fordi dette kan gi alkalose og hyperkalsemi (syre/base- og elektrolyttforstyrrelser) (1, 8, 9, 13). Aluminium- og magnesiumforbindelser absorberes i liten grad systemisk, og vil derfor passere over til morsmelk i minimale mengder (6).
H2-blokkere
H2-blokkere har vist seg å være effektive ved behandling av refluksplager hos gravide (14–16). I en studie ble det vist at bruk av ranitidin 150 mg morgen og kveld halverte alvorlighetsgraden av refluksplager i svangerskapet og reduserte behovet for tilleggsmedikasjon med antacida. Regimet med to tabletter daglig var signifikant bedre enn en tablett daglig og placebo (15). I en annen studie var ranitidin 150 mg morgen og kveld det mest virksomme regimet for å redusere gastroøsofageale refluksplager blant kvinner som tidligere ikke hadde hatt god nok effekt av antacida og kostholds- og livsstilsendringer (16).
Det foreligger ikke dokumentasjon som tyder på at bruk av H2-blokkere tidlig i svangerskapet er forbundet med økt risiko for misdannelser (17–21). Mest data er tilgjengelig for ranitidin (ca. 1500 svangerskap), etterfulgt av cimetidin (ca. 800 svangerskap) og famotidin (under 200 svangerskap). I en prospektiv studie med over 500 gravide (hovedsakelig ranitidin) ble det ikke funnet noen økt risiko for medfødte misdannelser eller dødfødsler (17). For tidlig fødsler var noe vanligere blant kvinnene som hadde brukt H2-blokkere, noe som forfatterne mener kan være forårsaket av den underliggende sykdommen heller enn legemiddelbruken. Antall spontanaborter var signifikant færre blant de som hadde brukt H2-blokkere sammenliknet med kontrollene (3,2 prosent vs. 6,5 prosent) (17). I en annen studie basert på det svenske medisinske fødselsregisteret (n=255) var forekomst av medfødte misdannelser 3,2 prosent, noe som anses som innenfor normalen (2–5 prosent) (18).
Hos ammende er risiko for bivirkninger hos barnet liten ved sporadisk bruk av H2-blokkere i terapeutiske doser (6). Cimetidin passerer over til morsmelk i større grad enn ranitidin og famotidin. Den teoretiske beregnede dosen barnet tilføres via morsmelk er 6 mg/kg/dag for cimetidin, 40 µg/kg/dag for ranitidin og 11 µg/kg/dag for famotidin (5). For ranitidin og famotidin er dette langt under det som er terapeutisk dose hos spedbarn (< 1 prosent). For cimetidin tilsvarer mengdene i morsmelk ca. en tredjedel av terapeutisk dose hos spedbarn. Ved bruk av cimetidin foreligger en teoretisk mulighet for hemning av barnets leverenzymer (6).
Protonpumpehemmere
Flere studier har ikke vist noen økt risiko for fosterskader ved bruk av protonpumpehemmere (18, 22–25). En metaanalyse med nesten 600 graviditeter fant ingen sammenheng mellom bruk av protonpumpehemmere og medfødtemisdannelser (relative risiko for fosterskade var 1,2 med 95 prosent konfidensintervall 0,7–1,9) (26). Mesteparten av data foreligger for omeoprazol. Resultatene for omeoprazol kan trolig overføres til esomeprazol, som er en enatiomer av omeprazol. Det finnes få studier om risiko ved bruk av lansoprazol og pantoprazol tidlig i svangerskapet (26, 27).
Protonpumpehemmere er svært syrelabile og nedbrytes i ventrikkelens sure miljø når virkestoffet ikke er enterodrasjert. Til eksempel har omeoprazol en halveringstid på 10 minutter ved pH lavere enn 4 (5). Dette medfører trolig minimal eller ingen systemisk absorbsjon av protonpumpehemmere i morsmelk fra barnets mage-tarm-kanal. I ett tilfelle hvor en ammende kvinne tok 40 mg pantoprazol, var det ikke målbare mengder i morsmelken fem timer etter tablettinntak (28). Ved konsentrasjonsmaksimum i morsmelken to timer etter tablettinntak ble det beregnet at diebarnet ville få i seg maksimalt 7,3 mikrogram pantoprazol. I ett annet tilfelle hvor kvinnen inntok 20 mg omeoprazol, var maksimal konsentrasjon i morsmelken ca. 60 nM (29).
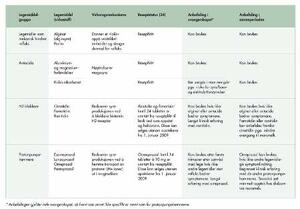
Tabell 2. Anbefalinger vedrørende bruk av legemidler ved gastroøsofageal refluks til gravide og ammende.
DISKUSJON
Mange gravide og ammende er plaget av gastroøsofageal refluks. Apoteket kan være første sted kvinnen henvender seg for å få råd om hvordan dette kan avhjelpes. Der må hun møtes med velfunderte råd om livsstilsendring og selvmedisinering med reseptfrie legemidler. I Retningslinjer for svangerskapsomsorgen fra 2005, anbefales helsepersonell å gi råd om kosthold og levevaner som førstetiltak (30). Behandling med legemidler kan iverksettes hvis den gravide eller ammende fortsatt har plager etter at kosthold- og livsstilsendringer er gjennomført (1, 8, 9). Klinisk erfaring tilsier at kosthold- og livsstilsendringer bør prøves ut for eksempel i en ukes tid uten adekvat symptomlindring før oppstart med legemidler.
Tilgjengelig dokumentasjon gir ikke holdepunkter for at noen av legemidlene ved gastroøsofageal refluks er fosterskadelige. Som for alle legemidler anbefaler vi likevel en restriktiv holdning til bruk av slike legemidler hos gravide, særlig i første trimester. Når det er behov for legemidler, anbefales først alginat-midler-/antacida og deretter H2-blokkere. De reseptfrie pakningene er tilpasset en behandlingstid på en-to uker. Statens legemiddelverk anser generelt at risikoen for feilbehandling og bivirkninger ved slik bruk for liten (31). Bruk utover denne tidsperioden bør skje i samråd med lege. Alginat er vanligvis det midlet som prøves først ved refluksplager hos gravide. Bruken er utbredt og velkjent blant gravide i Norge (Nordeng, upubliserte data). Dersom bruk av alginat eller antacida ikke gir tilstrekkelig symptomlindring, kan det være indikasjon forå bruke H2-blokkere. Blant H2-blokkerne bør ranitidin foretrekkes på grunn av bedre dokumentasjonsgrunnlag. Det foreligger dokumentasjon for å dosering med 150 mg ranitidin morgen og kveld for å oppnå best effekt.
Protonpumpehemmer bør brukes med forsiktighet av gravide på grunn av begrenset klinisk erfaring og svakere dokumentasjonsgrunnlag. Det er noe variasjon i hvor restriktive de forskjellige anbefalingene er med hensyn til bruk av protonpumpehemmere, med en tendens til at nyere publikasjoner og oppslagsverk (4, 5) er mer åpne for bruk hos gravide. Vi anbefaler en generell restriktiv holdning til bruk i svangerskapet, og at protonpumpehemmere kun bør brukes i andre og tredje trimester hvis kvinner er betydelig plaget og ikke har effekt av H2-blokkere og/eller antacida og/eller alginat, og da i samråd med lege. Gravide som har inntatt protonpumpehemmer før de ble klar over at de var gravide, kan beroliges med at det ikke foreligger studier om økt risiko for fosterskade.
Som regel vil det være mindre behov for bruk av legemidler mot gastroøsofageale refluksplager i ammeperioden. De kvinnene som skulle ha behov for slike legemidler må få adekvate råd, slik at de ikke unødig avslutter ammingen. Selv om overgangen til morsmelk er målt hos et fåtall kvinner, tyder alle data på at legemidler ved gastroøsofageal refluks i liten grad passerer over til morsmelk (4–6). Det er heller ikke rapportert om bivirkninger hos diebarn ved bruk av disse legemidlene hos mor. Unntaket er cimetidin som passerer over i relativt sett større mengder til morsmelken, og som derfor fortrinnsvis bør unngås. Protonpumpehemmere anses som forenelig med amming på grunn av liten sannsynlighet for systemisk absorbsjon hos barnet (4–6). Omeprazol bør brukes fortrinnsvis fordi man har lengre klinisk erfaring med dette preparatet hos ammende.
Tekstene i pakningsvedlegg til visse reseptfrie legemidler mot gastroøsofageal refluks er formulert slik at legemidlet kan virke farlig for diebarn. For eksempel står det for Pepcidduo (inneholder famotidin 10 mg, magnesiumhydroksid 165 mg, kalsiumkarbonat 800 mg): «Legemiddelet går over i morsmelk. Det er mulig at barn som ammes kan påvirkes. Rådfør deg derfor med lege før bruk av Pepcidduo ved amming» (32). I henhold til produsentnøytrale kilder anses bruk av disse tre virkestoffene som forenelige med amming (4–6). Vi anbefaler at helsepersonell generelt benytter seg av produsentnøytrale kilder når informasjon gis til gravide og ammende. Når kildene ikke har lik ordlyd eller når Felleskatalogen er mer restriktiv, så bør helsepersonell forklare legemiddelbrukeren at årsaken til dette kan være juridiske og/eller regulatoriske forhold for produsentene (33).
Som for ikke-gravide er det viktig med informasjon om hvordan preparatene skal tas slik at de har best effekt. For eksempel bør kvinnen informeres om at tyggetablettene med alginat skal tygges helt i stykker før de svelges for å danne nok skum til å legge seg som et «lokk» over mageinnholdet. Alginat bør inntas en halvtimes tid etter hvert måltid, samt ved sengetid. Kvinnen bør informeres om at antacida skal tas så ofte at de holdes smertefrie (1–2 tabletter ved behov) og at effekten er kortvarig. Ved bruk av av H2-blokkere bør kvinnen få informasjon om at effekten kommer etter 15-30 minutter og varer inntil 12 timer. Hun kan kombinere antacida med H2-blokkere for å få en rask lindring og lengre effekt.
KONKLUSJON
Når det er behov for legemidler, anbefales følgende behandlingstrapp: først alginat-midler/antacida og deretter H2-blokkere. Hvis kvinnen er betydelig plaget eller må bruke reseptfrie legemidler hyppig eller over lang tid, eller har annen sykdom i tillegg, kan dette betinge at hun henvises til egen lege. Legemidler som brukes ved gastroøsofageal refluks går i liten grad over til morsmelk, og amming kan opprettholdes ved slik legemiddelbruk.
Artikkelen er utarbeidet i etterkant av brosjyren «Gode råd. Sure oppstøt og halsbrann hos gravide og ammende» (35). Takk til medarbeidere i Mor-barn gruppen i Apotekforeningen ved barnelege Anne-Karin Brigtsen, Barnesenteret, Ullevål universitetssykehus, farmasøyt Unni Eriksen, Apotekforeningen, farmasøyt Alfhild Hov, Apotek 1 Nordstjernen Sandefjord og helsesøster Nina Misvær, Høgskolen i Akershus, for faglige diskusjoner i forbindelse med brosjyren.
Oppgitte interessekonflikter: Ingen
Referanser
- Richter JE. Gastroesophageal reflux disease during pregnancy. Gastroenterol Clin North Am 2003; 32: 235-61.
- Marrero JM, Goggin PM, de Caestecker JS et al. Determinants of pregnancy heartburn. Br J Obstet Gynaecol 1992; 99: 731-4.
- Hunskår S. Allmenmedisin. Del 3 Fordøyelsesorganene. Refluks. Gyldendal Akademiske, Oslo, 2003.
- Schaefer C, Peters PWJ, Miller RK (ed). Drugs during pregnancy and lactation. Treatment options and risk assessment. 2nd ed. Academic Press, 2007.
- Hale TW. Medications and mothers` milk. 13th ed. Hale Publishing, Amarillo, Texas, USA, 2008.
- 6. Nordeng H, Sandnes D, Nylander G. Amming og legemidler. I: Norsk legemiddelhåndbok for helsepersonell, 2007.
- Sandnes D, Christoffersen T, Stray-Pedersen B. Graviditet og legemidler I: Norsk legemiddelhåndbok for helsepersonell, 2007.
- Ali RA, Egan LJ. Gastroesophageal reflux disease in pregnancy. Best Pract Res Clin Gastroenterol 2007; 21: 793-806.
- Charan M, Katz PO. Gastroesophageal reflux disease in pregnancy. Curr Treat Options Gastroenterol 2001; 4: 73-81.
- Lang GD, Dougall A. Comparative study of Algicon suspension and magnesium trisilicate mixture in the treatment of reflux dyspepsia of pregnancy. Br J Clin Pract Suppl 1989; 66: 48-51.
- Mandel KG, Daggy BP, Brodie DA et al. Review article: alginate-raft formulations in the treatment of heartburn and acid reflux. Aliment Pharmacol Ther 2000; 14: 669-90.
- Shaw RW. Randomized controlled trial of Syn-Ergel and an active placebo in the treatment of heartburn of pregnancy. J Int Med Res 1978; 6: 147-51.
- Broussard CN, Richter JE. Treating gastro-oesophageal reflux disease during pregnancy and lactation: what are the safest therapy options? Drug Saf 1998; 19: 325-37.
- Rayburn W, Liles E, Christensen H et al. Antacids vs. antacids plus non-prescription ranitidine for heartburn during pregnancy. Int J Gynaecol Obstet 1999; 66: 35-7.
- Larson JD, Patatanian E, Miner PB Jr et al. Double-blind, placebo-controlled study of ranitidine for gastroesophageal reflux symptoms during pregnancy. Obstet Gynecol 1997; 90: 83-7.
- Kennie N, Por CP, Evans MF. Does ranitidine work for gastroesophageal symptoms during pregnancy? Can Fam Physician 1998; 44: 761-2.
- Garbis H, Elefant E, Diav-Citrin O et al. Pregnancy outcome after exposure to ranitidine and other H2-blockers. A collaborative study of the European Network of Teratology Information Services. Reprod Toxicol 2005; 19: 453-8.
- Källén B. Delivery outcome after the use of acid-suppressing drugs in early pregnancy with special reference to omeprazole. Br J Obstet Gynaecol 1998; 105: 877-81.
- Ruigómez A,García Rodríguez LA, Cattaruzzi C et al. Use of cimetidine, omeprazole, and ranitidine in pregnant women and pregnancy outcomes. Am J Epidemiol 1999; 150: 476-81.
- Magee LA, Inocencion G, Kamboj L et al. Safety of first trimester exposure to histamine H2 blockers. A prospective cohort study. Dig Dis Sci 1996; 41: 1145-9.
- Gill SK, O´Brien L, Koren G. The safety of Histamine 2 (H2) Blockers in Pregnancy: A Meta-analysis. Dig Dis Sci. 2008 Dec 3. (Epub ahead of print).
- Nielsen GL, Sørensen HT, Thulstrup AM et al. The safety of proton pump inhibitors in pregnancy. Aliment Pharmacol Ther 1999; 13: 1085-9.
- Källén BA. Use of omeprazole during pregnancy--no hazard demonstrated in 955 infants exposed during pregnancy. Eur J Obstet Gynecol Reprod Biol 2001; 96: 63-8.
- Lalkin A, Loebstein R, Addis A et al. The safety of omeprazole during pregnancy: a multicenter prospective controlled study. Am J Obstet Gynecol 1998; 179: 727-30.
- Diav-Citrin O, Arnon J, Shechtman S et al. The safety of proton pump inhibitors in pregnancy: a multicentre prospective controlled study. Aliment Pharmacol Ther 2005; 21: 269-75.
- Nikfar S, Abdollahi M, Moretti ME et al. Use of proton pump inhibitors during pregnancy and rates of major malformations: a meta-analysis. Dig Dis Sci 2002; 47: 1526-9.
- Nava-Ocampo AA, Velázquez-Armenta EY, Han JY et al. Use of proton pump inhibitors during pregnancy and breastfeeding. Can Fam Physician 2006; 52: 853-4.
- Plante L, Ferron GM, Unruh M et al. Excretion of pantoprazole in human breast. J Reprod Med 2004; 49: 825-7.
- Marshall JK, Thompson AB, Armstrong D. Omeprazole for refractory gastroesophageal reflux disease during pregnancy and lactation. Can J Gastroenterol 1998; 12: 225-7.
- Retningslinjer for svangerskapsomsorgen 5/2005. Sosial- og helsedirektoratet, 2005.
- Statens legemiddelverk. Høring - forslag om endring i utvalget av legemidler som omsettes under ordningen med salg av legemidler utenom apotek (LUA). www.legemiddelverket.no/upload/101913/hoering_lua_080701.pdf (søkedato 30. desember 2008).
- Pakningsvedlegg. Pepcidduo McNeil (Sist oppdatert: august 2008).
- Frost Widnes SK, Schjøtt J. Advice on drug safety in pregnancy: are there differences between commonly used sources of information? Drug Saf 2008; 31: 799-806.
- Statens legemiddelverk. Legemidler som kan omsettes utenom apotek jf. § 6 i forskrift om omsetning m.v. av visse reseptfrie legemidler utenom apotek. www.legemiddelverket.no/upload/liste_legemidler_utenom_apotek09.pdf (søkedato 30. desember 2008).
- Foreldrebrosjyre «Gode råd. Sure oppstøt og halsbrann hos gravide og ammende». Apotekforeningen, www.apotek.no/ (søkedato 27. januar 2008).
Manuskriptet ble mottatt 5. mai 2008 og godkjent 30. januar 2009.
Norsk Farmaceutisk Tidsskrift 2009; 2: 30–3.
