Bekkelagshjemmet mer enn halverte medisinlistene
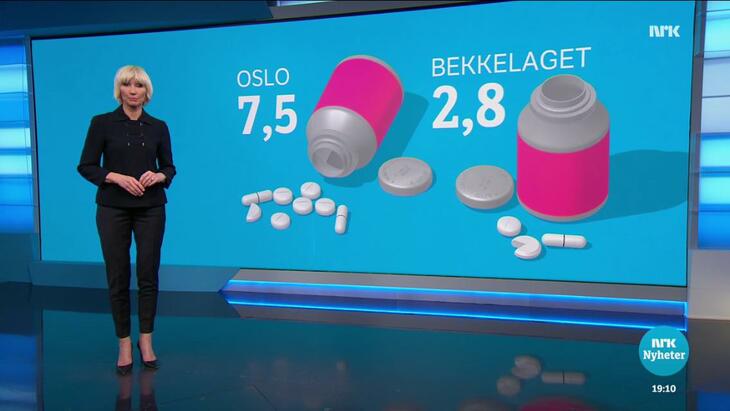
Sykehjemslege Pernille Bruusgaard og ansatte på Bekkelagshjemmet har redusert snittet på antall ulike legemidler per dag for pasientene fra «Oslo-normalen» på 7,5 til under tre.
Hun utstrålte handlekraft der hun sto på scenen i sal A under Farmasidagene, sykehjemsoverlege Pernille Bruusgaard. For det er ikke småtterier til resultater hun og hennes kolleger ved Kirkens Bymisjon, Bekkelagshjemmet har fått til i samarbeid med pasientene og deres pårørende.
«Hva er det vanligste som skjer når vi seponerer legemidler i stort monn for en nyankommet sykehjemspasient?», spurte Bruusgaard farmasøyter og andre polyfarmasi-interesserte i den store salen i Oslo Kongressenter.
— Som regel ingen verdens ting! Det ser vi gang på gang, og jeg spør meg hvordan jeg skal tolke det. Mister legemidlene effekt? Tar ikke eldre mennesker opp legemidlet? Har sykdommen gått over? Uansett hva svaret er; hvis det er samme helsegevinst med tre legemidler som med for eksempel elleve – da er det feil å gi de siste åtte på medisinlisten, hevdet hun.
Da hun viste frem oppslaget i Dagsrevyen fra 10. februar 2017, ble resultatet tydelig for alle. Ifølge Oslo kommunes resultatrapport fra «Legemiddelhåndteringsprosjektet 2011–2014», bruker sykehjemspasienter i Oslo gjennomsnittlig 7,5 ulike legemidler daglig. På Bekkelagshjemmet er tallet under tre. Hva er det de gjør annerledes?
Livskvalitet ved livets slutt
— Vi har først og fremst gjort dette gjennom tverrfaglig samarbeid mellom ulike faggrupper på sykehjemmet. Og ikke minst i dialog med pasienter og pårørende. Jeg er ikke «sykehjemslegen som vet best», og dette er et resultat av et langsiktig samarbeid der livskvalitet for mennesker ved livets slutt står sentralt, fortalte Bruusgaard.
Hun driver, i tillegg til å være sykehjemslege ved Kirkens Bymisjon, Bekkelagshjemmet i halv stilling, sitt eget foretak, «Sykehjemsoverlegen». Der driver hun med politisk arbeid, holder foredrag og underviser. Hun har fra før elleve år bak seg som sykehjemsoverlege i Oslo. Bruusgaard brenner for sykehjemsmedisin, og brukte sitt innlegg under Farmasidagene til å dele erfaringer og refleksjoner rundt legemiddelbehandling av sykehjemspasienter.
Her skal de leve, her skal de dø
— Ingen av mine pasienter blir utskrevet fordi de er blitt bedre. Helsetilstanden deres varierer, men alle skal dø i sykehjemmet en dag. Bevissthet om dette har en viktig plass når vi diskuterer utredning og behandling av denne pasientgruppen. Døden får en naturlig og fin plass. Da blir ofte pleie, omsorg og lindring viktigere enn legemidler. Også mange pårørende er opptatt av at sine kjære skal ha det best mulig, og ikke nødvendigvis leve lengst mulig.
Dermed blir det viktig å evaluere problematikk relatert til polyfarmasi og legemiddelbruk. Bruusgaard har i årevis jobbet målrettet med å korte ned medisinlistene til pasientene. Og resultatet er altså en dramatisk reduksjon i antall legemidler hennes pasienter bruker.
Polyfarmasi gir kaos
Sykehjemsoverlegen innrømmer at det er mange og krevende vurderinger som må tas før et legemiddel kan fjernes fra en lang medisinliste. Men samtidig vet hun at polyfarmasi skaper mange problemer.
— Med lange medisinlister mister vi oversikten over hvilke legemidler som forsterker hverandres effekt, forsterker bivirkningene eller slutter å virke. Behandling mot én sykdom kan forverre en annen. Dessuten endres opptak, distribusjon og utskillelse av legemidler med alderen.
Hun poengterte at medisinlisten ikke trenger å være spesielt lang før problemer med polyfarmasi oppstår, og viste til hva fastlege og universitetslektor Sture Rognstad sier om polyfarmasi: «Medisiner kan påvirke hverandre bare man bruker to samtidig. Bruker man tre samtidig, begynner det å bli virkelig kaotisk og bruker man fire samtidig har man ingen kontroll».
Bruusgaard mener at et av de vanskelige spørsmålene som oppstår når man skal vurdere å fjerne et legemiddel fra en medisinliste, er «hvor lenge varer en sykdom?».
— Jeg mener vi ikke skal ta det for gitt at kroniske sykdommer varer livet ut.
De lange medisinlistene
Bruusgaard har en klar oppfatning om hvorfor eldres medisinlister ofte blir så lange.
— Eldre pådrar seg flere sykdommer og symptomer, og flyter rundt i helsevesenet. De er i kontakt med mange leger; fastlege, spesialist, legevakt, sykehuslege og sykehjemslege. Hver sykdom har sitt behandlingsregime, og hver spesialist behandler «sin» sykdom.
Hun påpekte at leger kan kvie seg for å bli beskyldt for ikke å ta pasientens problem på alvor, og derfor behandler mange pasienter «for sikkerhets skyld».
— I tillegg er min erfaring at leger har stor respekt for behandling en annen spesialist har iverksatt. Det oppleves derfor ofte tryggere å legge til enn å trekke fra. Slik blir medisinlistene lange, og ansvaret for det totale legemiddelinntaket smuldrer bort.
Grundig seponeringsarbeid
På Bekkelagshjemmet praktiserer de tverrfaglige innkomstsamtaler med pasient og pårørende. Der blir medisinlisten gjennomgått, og man kartlegger hvilke problemer pasienten har her og nå. Bruusgaard ser ofte at problemer og symptomer er sammenfallende med bivirkninger av legemidlene vedkommende bruker.
— Vi nøster opp i dette, og vi prøver å finne årsaken til at pasienten har fått de legemidlene han eller hun har fått. Vi diskuterer om det er riktig å fortsette forebyggende behandling når pasienten plages av bivirkninger, og uansett har kort tid igjen å leve.
Legemidler som Bruusgaard vurderer å seponere, blir alltid trappet ned før hun eventuelt seponerer. Nedtrapping og seponering gjennomføres i nært tverrfaglig samarbeid, og under nøye monitorering. Og dessuten alltid med pårørende med på laget hvis de ønsker det.
Mirakler etter seponering
Bruusgaard har hatt flere mirakel-liknende opplevelser når antallet legemidler reduseres. Pasienter kvikner til og blir mer våkne. Noen får et bedre språk og blir klarere i blikket. I tillegg får mange bedre appetitt, og underernæring skjer dermed sjeldnere.
— Når medikamentbruken reduseres, skjer det noe positivt med kulturen på sykehjemmet. Ressurser frigjøres, og de ansatte finner mer kreative løsninger på pasientenes problemer enn å gi dem piller. Personalet anerkjennes for sin faglighet, og føler delaktighet gjennom det sterke tverrfaglige samarbeidet vi har. De synes det er morsomt og givende å være med på dette pionerarbeidet, og vi får gode tilbakemeldinger fra pasienter og pårørende, fortalte Pernille Bruusgaard.
(Publisert i NFT nr. 1/2018 side 13-14)
