Profylaktisk behandling av migrene
Bacheloroppgave
Migrene er en underbehandlet lidelse, og det antas at flere kunne hatt nytte av forebyggende behandling. For å kartlegge forebyggende behandling og behandlingsalternativer, gjennomførte vi en spørreundersøkelse hvor 110 pasienter deltok. Undersøkelsen viste at 53 prosent av pasientene hadde fått tilbud om forebyggende behandling, men bare 23 prosent av disse takket ja. Halvparten av dem brukte blodtrykkssenkende midler (hvorav 13 brukte Atacand), mens antiepileptika ble brukt ved alvorlig migrene; fire eller flere anfall per måned (12 brukte Topimax). Forebyggende behandling ble skrevet ut av spesialister i to tredjedeler av tilfellene. Undersøkelsen viser at det fortsatt er mange som trenger et bedre behandlingstilbud, ettersom to tredjedeler av de som oppfyller kravene ved å ha to eller flere anfall per måned, ennå ikke har fått tilbud. Bedre informasjon til pasientene kunne være et tiltak for å bedre situasjonen og oppfylle Romadeklarasjonen om bedre viten og informasjon om migrene og bedre behandling til pasientene.
Artikkelen er basert på en bacheloroppgave i farmakologi ved Bachelorutdanningen i farmasi ved Høgskolen i Oslo.
Mirela Ceric, Beate Eidem, Iselin Knutsen, Ingun Larsen Mork,
Katrine Solsvik og Cecilie Johannessen Landmark,
førsteamanuensis, Bachelorutdanningen i farmasi,
Avdeling for helsefag, Høgskolen i Oslo
INTRODUKSJON
På verdensbasis lider ca. 10–15 % av befolkningen av migrene, det vil si rundt 585 millioner mennesker. Med profylaktisk behandling kan man anta at flere kunne fått bedre livskvalitet og mestret hverdagen lettere.
Profylaktisk behandling er sjelden kurativ, derfor er anfallsbehandling fremdeles viktig hos de fleste pasientene. Man ser ofte at effektiviteten til anfallsmedikamentene øker ved bruk av profylaktisk behandling (1). En 50 % reduksjon i anfallsfrekvens er generelt ansett som vellykket behandling (2). Compliance er et betydelig problem, ettersom pasienter opplever bivirkningene før fordelene med profylaktisk behandling (3). Forebyggende migrenebehandling kan anbefales dersom pasienten har tilbakevendende migrene/migreneanfall som svekket og som signifikant forstyrrer pasientens daglige aktiviteter, hyppige og langtrukne migreneanfall (generelt til pasienter med to eller flere anfall per måned), sjeldne typer av migrene og ved medikamentutløst hodepine (4).
I 2005 skrev European Headache Federation og World Headache Alliance «Roma-deklarasjonen om migrene» som slår fast at flere bør få behandling mot migrene, at minst 50 % av de som har to eller flere anfall per måned skal få tilbud om forebyggende behandling og at man skal øke kunnskap og oppmerksomhet om migrene i befolkningen og blant leger (5).
Flere kilder antyder at bare 5 % av migrenepasientene får profylaktisk behandling. Er dette tilfelle i Norge i dag, og burde flere fått tilbud om det (6,7)? Hensikten med denne undersøkelsen var å finne ut om de migrenepasienter som oppfyller for kriteriene for forebyggende behandling får tilbud om det og hva slags behandling som blir valgt.
METODE
Dataene ble samlet inn ved hjelp av et spørreskjema. Bare pasienter med diagnostisert migrene kunne delta. Flere apotek på ulike steder i landet hjalp til med å dele ut spørreskjemaer, og dette sikret en representativ gruppe av pasienter. Totalt ble ca. 200 skjemaer delt ut. Spørsmålene omhandlet migrenens omfang og varighet, tilbud om forebyggende behandling, hva slags legemidler som i så fall ble brukt og hvem som hadde forskrevet disse, i tillegg til kjønn og alder. Alternativ profylaktisk behandling, for eksempel kosthold, fysikalsk behandling, kosttilskudd osv. ble ikke inkludert. Alle deltok frivillig og anonymt etter å ha lest informasjon om undersøkelsen.
RESULTATER
Demografiske data
Det var 110 personer som deltok i spørreundersøkelsen, 90 kvinner og 15 menn (fem oppga ikke kjønn). De som deltok var fra under 15 til 60+, men nesten alle var i alderen 21–60. Utvalget hadde hatt migrene i gjennomsnittlig 20 år. Et gjennomsnitts migreneanfall varte i 21 timer, mens medianverdien var ni timer. Det var 43 av pasientene som hadde fire eller flere anfall per måned, 37 hadde to–tre, og 30 hadde ett eller færre anfall, og det viser at minst 72 % oppfylte kravene om å kunne få tilbud om forebyggende behandling.
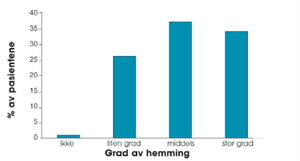
Figur 1. Figuren viser i hvor stor grad utvalget opplever at migrenen hemmer dem i hverdagen (n=107).

Figur 2. Figuren viser antall legemiddel utskrevet av allmennlege kontra spesialist (n=61).
Migreneanfall og valg av profylaktiske legemidler
De fleste pasientene (72 %) syntes at deres migrene hemmer dem i middelseller stor grad (figur 1). 45 % av alle som deltok i undersøkelsen hadde fått tilbud om forebyggende behandling, hvorav 19 % brukte det. 71 % av de som har fått tilbud om profylaktisk behandling hadde fått det hos allmennlege.
Figur 2 viser at blodtrykkssenkende midler og antiepileptika ble hyppigst brukt, hos henholdsvis 49 % og 25 % av pasientene, og 14 av 21 som brukte profylaktisk behandling fikk dette utskrevet hos spesialist. Allmennleger skrev mest ut blodtrykkssenkende legemidler og andre legemiddelgrupper i liten grad. Kolonnen «andre legemidler» på figuren inkluderer de som ikke husker hvilket preparat de brukte (figur 2). Spesialister skrev ofte ut blodtrykksenkende midler, men nesten like ofte antiepileptika. I tillegg skrev de ut antidepressiva og hormoner.
Det viste seg at 70 % av de som brukte profylaktisk behandling syntes det hjalp i stor eller middels grad. Figur 3 viser de seks forebyggende legemidlene som ble mest brukt, hvor Atacand og Topimax ble brukt mest brukt, henholdsvis av 31 % og 29 % av pasientene.

Figur 3. Figuren viser de profylaktiske legemidlene utvalget brukte hyppigst (n= 42). Preparatnavnene er vist.
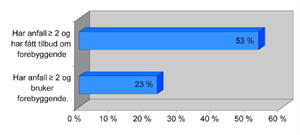
Figur 4. Figuren viser hvor mange i utvalget som har to eller flere anfall per måned, og som har fått tilbud i forhold til de som bruker forebyggende (n= 80).
Hvem og hvor mange bruker forebyggende behandling?
Figur 4 viser at 18 av de 42 som har to eller flere anfall per måned og har fått tilbud, bruker forebyggende behandling nå. De resterende 30 % hadde fått tilbudet, men takket nei. Sektordiagrammet (figur 5) viser at av de som har to eller flere anfall per måned, har middels eller stor plage av migrene og ikke har fått tilbud om forebyggende behandling, er det to tredjedeler som ønsker forebyggende behandling. Disse mangler et behandlingstilbud i dag.
DISKUSJON
Migrene er underbehandlet
Mange av pasientene hadde hatt migrene lenge og var ofte og lenge plaget, noe som viser at det i stor grad påvirker deres hverdag. Sykdommen er langt fra fullt forstått, og selv med beste behandling, kan man ha mange anfall per måned (8). Et flertall av pasientene oppfylte kriteriene for å få forebyggende behandling, men 47 % av pasientene manglet tilbud om det, og det ser derfor ut til at migrene er underbehandlet. I motsetning til tidligere studier brukte 19 % av pasientene i denne undersøkelsen profylaktiske legemidler, mot 5 % fra den amerikanske studien til Lipton et al. (7).
Manglende informasjon?
Av de som tilfredsstiller kravene for profylaktisk behandling, har 53 % fått tilbud om det, noe som var høyere enn forventet. Det er oppsiktsvekkende at under halvparten av de som har fått tilbud velger å bruke profylaktisk behandling. Grunner til dette kan være at det har blitt gitt for lite informasjon rundt oppstart av behandlingen. Det kan se ut til at spesialister gir mer informasjon, noe som fører til at flere velger å starte og fortsette med profylaktisk behandling. Manglende informasjon og kunnskap hos allmennleger i forhold til spesialister kan være årsaker til mindre variasjon i utskrivning av forebyggende legemidler hos allmennlegene. Mange pasienter er skeptiske til medikamenter og redde for bivirkninger, noe enkelte kommenterte på spørreskjemaet. Noen kan ha prøvd en type forebyggende middel, menhar seponert legemiddelet da det ikke svarte til forventningene (2). En annen grunn til seponering kan være compliance grunnet bivirkninger. Mer informasjon fra farmasøytenes side til pasientene kunne også tenkes å bedre dette. En del av pasientene mangler et godt nok tilbud og ville være villige til å bruke legemidler daglig, siden 68 % av dem med to eller flere anfall og som hadde omfattende plager, ville takket ja til profylaktisk behandling. Bedre informasjon til pasientene ville være et tiltak som kunne bedre situasjonen.
Profylaktiske legemidler
Som forventet var det blodtrykksmedikamenter som ble utskrevet hyppigst. Betablokkere til migreneprofylakse får man på blå resept. De øvrige medikamentene skrives ut på hvit resept, men fås igjen på refusjon under § 5.22. Dette kan nok påvirke forskrivningspraksisen. Selv om betablokkere er førstevalget, var det angiotensinreseptorblokkeren Atacand (kandesartancileksetil) som ble mest brukt. Preparatet har vist seg å ha god effekt og lav bivirkningsprofil i en norsk klinisk studie (9).
Antiepileptika, hovedsakelig Topimax (topiramat) var relativt mye brukt og har vist seg å være effektiv i mer kompliserte sykdomstilfeller (10). Dette er det eneste antiepileptikumet som har indikasjonen migreneprofylakse, men flere andre antiepileptika prøves ut i migrenebehandling, blant annet Neurontin (gabapentin) som ble brukt av noen få pasienter, og Orfiril (valproat), basert på deres brede virkningsspekter (11,12). Bare én pasient brukte hormoner som forebyggende middel, og det var overraskende, da det kan være en enkel måte å forebygge menstruasjonsmigrene på, og det tolereres ofte bedre enn andre migreneprofylaktiske legemidler.
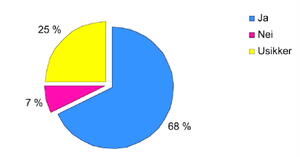
Figur 5. Utvalget har to eller flere anfall per måned, middels eller stor plage men har ikke fått tilbud om migreneprofylakse (n=28).
KONKLUSJON
På bakgrunn av undersøkelsen kan det slås fast at migrene er underbehandlet. Mer informasjon til pasientene fra leger og farmasøyter kunne ført til at flere ville takket ja til å prøve profylaktiske legemidler og dermed funnet frem til den beste individuelle behandlingen. Bedre informasjon og kunnskap til allmennleger kan også forbedre tilbudet til pasientene. Dette vil kunne bidra til å oppfylle Romadeklarasjonen om bedre viten og informasjon om migrene og bedre behandling til pasientene.
Referanser
- Parsekyan D. Migraine prophylaxis in adult patients. Western Journal of Medicine 2000;173(5):341–345
- Pryse-Phillips WE, Dodick DW, Edmeads JG, et al. Guidelines for the diagnosis and management of migraine in clinical practice: Canadian Headache Society. CMAJ 1997;156:1273–1287
- Diener HC, Kaube H, Limmrith V. A practical guide to the management and prevention of migraine. Drugs 1998;56:811–824
- Silberstein SD for the US Headache Consortium. Practice parameter: Evidence-based guidelines for migraine headache (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology, 2000:55;754–762
- Romadeklarasjonen – bedre behandlingsvilkår for migrenepasienter 2005-2010: www.ehf-org.org/pdf/WHA_EHF_Declaration Rome.pdf (uke 41 2007)
- Clavel AL Jr. Migraine prevention. British Medical Journal 2003; 327:E8-E9
- Lipton RB, Scher AI, Kolodner K, Liberman J, Steiner TJ, Steward WF. Migraine in the United States: Epidemiology and patterns of health care use. Neurology 2002;58;855-894
- Sims C. Managing Migraine: APasient`s Perspective. Headache. 2001:41(10):948-949
- Tronvik E, Stovner LJ, Helde G, Sand T, Bovim G. Prophylactic treatment of migraine with an angiotensin II receptor blocker: A randomized controlled trial. JAMA 2003; 289:65-69.
- Rothrock Jf, Parada VA, Drinkard R. et al. Predictors of a negative response to topiramate therapy in patients with chronic migraine. Headache 2005; 45(7):932–5
- Johannessen Landmark C. Targets for antiepileptic drugs in the synapse. Medical Science Monitor. 2007;13(1): RA1–7.
- Johannessen Landmark C. Relations between mechanisms of action and clinical efficacy of antiepileptic drugs in non-epilepsy conditions. CNS Drugs 2008; 22:27–47
Takk til migrenespesialistene Anne Christine Poole og Julie Sønnervik for hjelp til bedre forståelse av migrene og forebyggende migrenebehandling.
(Publisert i NFT nr. 3/2008 side 17–19.)
