Samhandlingsreformen og riktig legemiddelbruk
Tekst: Gunn Fredriksen, cand.pharm. og adm.dir.,
Sykehusapotekene Midt-Norge HF
SAMHANDLINGSREFORMEN
I juni 2009 ble Stortingsmelding nr. 47 (2008–2009) Rett behandling – på rett sted – til rett tid – Samhandlingsreformen, fremlagt. Målet med samhandlingsreformen er å forbedre samhandlingen mellom nivåene i helsevesenet og dermed benytte ressursene på en bedre måte enn i dag. Samhandlingsreformen skal sikre pasientene bedre behandling der de bor, det skal lønne seg å forebygge sykdom i forkant i stedet for å reparere i ettertid. Regjeringen vil satse mer på å unngå at folk blir syke og vil sørge for at det lønner seg for kommuner og sykehus å samarbeide.
Samhandlingsreformen vil styrke kompetansen i kommunehelsetjenesten og gjøre spesialisthelsetjenesten mer spesialisert. Det tverrfaglige samarbeidet i primærhelsetjenesten skal styrkes for å sikre pasienten bedre kvalitet på behandlingen og mer helhetlig behandling. Det skal etableres lærings- og mestringssentre i kommunehelsetjenesten for å sikre bedre pasientopplæring.
FORLØPSGRUPPEN «RIKTIG LEGEMIDDELBRUK»
Som et ledd i utarbeidelsen av samhandlingsreformen ble det nedsatt 13 forløpsgrupper, hvorav 12 knyttet til ulike diagnoser og én gruppe knyttet til riktig legemiddelbruk. Alle gruppene skulle svare på problemstillinger knyttet til dagens helsevesen hvor det er skarpt skille mellom omsorgsnivåene. Rapportene fra gruppene skal samles til ett felles dokument, og skal brukes i revideringen av Nasjonal Helseplan som skal brukes i gjennomføringen av samhandlingsreformen.
Forløpsgruppen «Riktig legemiddelbruk» bestod av Anne Berit Walter fra Helsedirektoratet, Johnny Jakobsen fra Statens legemiddelverk, Arnfinn Aarnes fra Funksjonshemmedes Fellesorganisasjon, Njål Idsø fra Revmatikerforbundet, Anne Markestad fra Norges Farmaceutiske Forening, Hilde Ariansen fra Apotekforeningen, Erling Ulltveit fra Legemiddelindustriforeningen, Peter Major fra Majorstutunet sykehjem, Oslo kommune, Øyvind Melien fra Rikshospitalet (legemiddelkomité), Gunn Fredriksen fra Sykehusapotekene Midt-Norge, Berit Berg fra Sykepleierforbundet og Irene Hanssen fra Fylkesmannen i Hedmark. Johannes Kolnes fra Helse- og omsorgsdepartementet (HOD) deltok også på møtene. Gruppen ble ledet av HOD ved Audun Hågå, og Marit Måge var sekretær.
Gruppen definerte følgende aktører i legemiddelforskrivning: fastlege, legevakt spesialist, sykehus og sykehjem.
Mangelfull informasjonsoverføring knyttet til pasientens legemiddelbruk er et erkjent problem når pasienten beveger seg på tvers av disse søylene, se figur 1. I henhold til Norsk senter for elektronisk pasientjournal (NSEP) er eldre pasienter med flere diagnoser i kontakt med åtte ulike leger i løpet av ett år og informasjon om pasientens legemiddelbruk lagres i fire til seks forskjellige systemer.
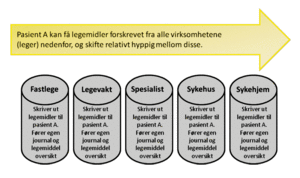
Figur 1. Pasienten og aktørene er i kontakt med apotek gjennom hele prosessen.
PROBLEMOMRÅDER KNYTTET TIL LEGEMIDDELBRUK
Forløpsgruppen valgte å konsentrere arbeidet rundt fire problemområder knyttet til legemiddelbruk.
1. Informasjonsoverføring mellom omsorgsnivåene
Aktørene har ulike journalsystemer og personvernet hindrer i dagutveksling av informasjon mellom ulike pasientjournaler. Dagens system for overføring av lege- middelinformasjon sikrer ikke at alle involverte parter har nødvendig informasjon om pasientens legemiddelbruk. For eksempel er ikke legevakten pålagt å sende informasjon til pasientens fastlege om legemidler som forskrives til pasient. Epikriser fra sykehus kommer lenge etter at pasienten er utskrevet, og innholdet er ikke likelydende med informasjon i utskrivningsnotatet som pasienten fikk med seg.
2. Ingen har/tar helhetlig ansvar for pasientens totale legemiddelbehandling
Undersøkelser i sykehus i Helse Midt-Norge viser at når informasjon fra ulike kilder til pasientens legemiddelbruk sammenliknes (kurve, fastlege, hjemmesykepleie, pasient/-pårørende) er det avvikende informasjon hos over 80 prosent av pasientene. Hva er riktig informasjon? Hva skal pasienten egentlig bruke? Det er i dag ikke innlysende hva som er «gullstandarden». Det burde være journalen hos fastlegen, men fordi fastlegen ikke får all nødvendig informasjon, er ikke denne informasjonen alltid oppdatert. Det er «ingen» som i dag tar ansvar for hva pasienten egentlig skal bruke.
3. Legemiddelbehandlingen mangler én tydelig prosesseier
I henhold til forskrift er det fastlegens ansvar å følge opp pasientens legemiddelbruk, men dagens system er ikke tilrettelagt slik at fastlegen mottar nødvendig informasjon for å kunne være prosesseier. I dagens system er det i virkeligheten pasienten eller pårørende som er prosesseier og som bringer informasjon mellom aktørene.
4. Pasientopplæring
Dagens pasientopplæring er av varierende kvalitet. Det gjennomføres ikke systematisk og pedagogisk pasientopplæring med mål om mestring. Forskning viser at god pasientopplæring og forståelse hos pasienten for sykdom og legemidler gir god concordance og mestring.
FORBEDRINGSOMRÅDER
Gruppen valgte å foreslå følgende forbedringsområder:
1. Korrekt informasjon om legemiddelbehandling og bruk
Det viktigste langsiktige tiltaket er å innføre én felles elektronisk kjernejournal. Med kjernejournal menes en elektronisk journal som er tilgjengelig for relevant helsepersonell, og som inneholder nødvendig informasjon i en akuttsituasjon. Innholdet i en kjernejournal vil typisk være legemiddelbehandling, blodtype, allergier etc. Det er mulig å tenke seg en samtykkebasert kjernejournal og at hver enkelt pasient kan redigere sin egen kjernejournal.
Mens vi venter på kjernejournalen må det iverksettes tiltak for å forbedre kvaliteten på dagens legemiddelhåndtering og -bruk. Det er nødvendig å kvalitetssikre både informasjonsoverføring ved skifte av omsorgsnivå og informasjon til pasienten. Det må etableres prosedyrer og sjekklister for opptak av legemiddelanamnese og det må dokumenteres hvilke kilder som er lagt til grunn for legemiddelanamnesen. Legemiddelinformasjonen i epikrisen må standardiseres og alle endringer som har skjedd under et opphold i institusjon må beskrives i epikrisen, slik at misforståelser unngås.
Ved skifte av omsorgsnivå må det alltid tas en kontrolltelefon til den instansen pasienten kom fra, for å sikre riktige opplysninger. Legen (både fastlegen, sykehuslegen etc.) må føre en oppdatert medikamentliste for hver enkelt pasient.
2. Helhetlig behandling av pasienten
Gruppen anbefaler at det gjennomføres en omfattende utredning av hvordan juridiske, organisatoriske ogfinansieringsmessige forhold i dagens system hindrer helhetlig behandling. Deretter må endringer gjennomføres for å oppnå en bedre helhet i pasient-behandlingen.
Gruppen pekte på forbedringsområder for å sikre helhetlig behandling av pasienten.
Ledelse som sikrer oppfølging av kvalitet
Ledelse som er opptatt av kvalitet, bidrar gjennom dette til å endre holdninger og kultur innen legemiddelhåndtering og -bruk. Utvikling av kvalitetsindikatorer med rapportering til eier vil være et viktig verktøy for å prioritere forbedringer på området.
Kompetent helsepersonell
Det er nødvendig å styrke kompetansen til helsepersonell gjennom etter- og videreutdanning. Utdanningen av helsepersonell må tilpasses dagens behov, gjennom blant annet mer tverrfaglig undervisning. Ny legemiddelhåndteringsforskrift stiller krav til dokumentert realkompetanse til personell som håndterer legemidler og det bør innføres en sertifisering av helsepersonell som skal håndtere legemidler.
Tilbakemelding på forskrivning til legen
Tilbakemelding på forskrivning til legen er gjennom prosjektet «Kollegabasert veiledning» vist å være et godt tiltak for å bedre kvaliteten. Tilbakemelding på egen forskrivning opprettholder den enkelte leges fokus og kompetanse på legemiddelbehandling.
Felles beslutningsstøttesystem i helsetjenesten
Utvikling av felles beslutningsstøttesystem i hele helsetjenesten vil styrke grunnlaget for valg og oppfølging av terapi. Utviklingen må skje gjennom et målrettet samarbeid mellom helsemyndighetene og fageksperter fra kliniske miljø og farmasi.
Legemiddelgjennomganger
Legemiddelgjennomganger på ulike nivå i helsetjenesten vil være et godt verktøy for bedre legemiddelbruk. Legemiddelgjennomganger i samhandling mellom farmasøyt og lege, bør gjøres for de pasientene som har mange diagnoser og utstrakt legemiddelbruk. I institusjoner er det allerede tverrfaglige miljøer, og legemiddelgjennomganger kan innføres. Tverrfaglige legemiddelgjennomganger i regi av fastlegen vil også være en god måte å kvalitetssikre pasientbehandlingen på. Dette krever etablering av nye systemer. Bruk av kliniske farmasøyter, både i spesialisthelsetjenesten og i primærhelsetjenesten, vil bidra til å heve kvaliteten på legemiddelbruken.
Multidose
Multidose er et kvalitetsforbedrende tiltak rettet mot den enkelte bruker. Multidose bidrar til at bruken og håndteringen av legemidler blir enklere og mer oversiktlig. Bruk av multidose bør utvides.
3. Støttefunksjoner og prosedyrer for legemiddelhåndtering
Økt fokus på støttefunksjoner, kompetanseutvikling og prosedyrer som kan sikre forsvarlig legemiddelhåndtering på alle omsorgsnivå er et vesentlig satsingsområde for å kvalitetssikre den legemiddelbehandling pasientene får. Den nye legemiddelhåndteringsforskriften vil være et godt verktøy for forbedring av legemiddelbruk. Dette er en ansvarsforskrift som stiller krav til ledelse. Krav til realkompetanse med dokumentasjon gir mulighet til å innføre sertifisering for å kunne håndtere legemidler.
4. Pasientopplæring
Opplæring av pasienter fører til bedre mestring av det å leve med en kronisk sykdom. Bedre mestring fører til et bedre liv for kronikeren medflere «gode dager», redusert behov for sykehusinnleggelser, mindre behov for legekonsultasjoner og betydelig nedgang i behovet for sykemeldinger. En viktig del av lærings- og mestringsstrategien er å bruke legemidler riktig. En norsk doktoravhandling dokumenterer at opplæring av pasienter med astma kan føre til ca. 70 prosent reduksjon i antall primærlegekonsultasjoner og ca. 70 prosent reduksjon i antall sykmeldingsdager.
Opplæring må foregå systematisk og pedagogisk og kan foregå tverrfaglig i lærings- og mestringssentrene både i spesialisthelsetjenesten og i primærhelsetjenesten.
Legemiddelsamtaler og legemiddelavstemming på ulike nivå er gode tiltak for at pasienten skal forstå hvorfor det er viktig å etterleve legemiddelterapien. Tilbud om legemiddelsamtaler kan gis på mange arenaer som lærings- og mestringssentre, apotek, sykehus, hos fastlege og i kommunale institusjoner og i hjemmetjenesten.
FARMASØYTENS ROLLE
Samhandlingsreformen åpner for nye arbeidsoppgaver for farmasøyter i kommune-helsetjenesten. I det tverrfaglige teamet bør det være en kommunefarmasøyt med ansvar for legemiddelhåndtering og oppfølging av pasienter gjennom legemiddelsamtaler, legemiddelgjennomganger og pasientopplæring i lærings- og mestringssentrene.
(Publisert i NFT nr. 12/2009 side 19–20.)
