Klinisk farmasøyt som del av tverrfaglig team ved ortopedisk avdeling ved St. Olavs Hospital
Tekst: Elizabeth Aa, cand.pharm., Sykehusapoteket i Trondheim
Last ned hele artikkelen med tabeller og figurer i pdf-format
Den største pasientgruppen på traumeseksjonen ved St. Olavs Hospital er pasienter med hoftebrudd – cirka 400 pasienter i året. Pasientgruppen er sårbar og karakteriseres av høy alder, mange sykdommer og polyfarmasi. På bakgrunn av dette, mangel på standarder for behandlingen samt lang ventetid før operasjon, ble fast-track forløp innført.
Parallelt med oppstarten gjorde Helsetilsynet et landsomfattende tilsyn med spesialisthelsetjenestens behandling av skrøpelige eldre med hoftebrudd. Alle sykehusene i Midt-Norge ble revidert og resultatene bidro, sammen med avdelingens egne funn, til å definere farmasøytens arbeidsoppgaver. Før oppstart med fast-track forløpet var arbeidet i avdelingen preget av lite fokus på legemidler og pasientene ble i stor grad tilfeldig behandlet ut fra hvilke leger og sykepleiere som var på jobb. Videre ble problemer rundt legemiddelbehandlingen, delir- og ernæringsstatus, samt behov for oppfølging i liten grad kommunisert ut til neste omsorgsnivå. Legemiddelinformasjonen ved utreise var i stor grad hentet direkte fra innkomstjournalen med tillegg av smertebehandling og tromboseprofylakse. Legemiddellisten var ikke systematisk kvalitetssikret verken ved innkomst eller utreise.
Farmasøytens rolle i pasientforløpet
Farmasøyter tilknyttet fast-track forløpet jobber etter Integrated Medicines Management (IMM)-modellen, tilpasset avdelingens og pasientforløpets behov. Figur 1 oppsummerer farmasøytens oppgaver. Farmasøyten deltar daglig på tverrfaglig morgenmøte hvor alle pasientene gjennomgås. Farmasøytens innspill i denne sammenheng er oftest av mer generell art. Etter det tverrfaglige møte starter previsitten. Her tar farmasøyten opp legemiddelrelaterte problemstillinger knyttet til den enkelte pasient som anses relevant og viktig under innleggelsen. Enkelte uheldige legemidler eller legemiddelkombinasjoner kan ikke uten videre seponeres under innleggelsen, men bør vurderes mot pasientens totale sykdomsbilde. Dette kommuniseres i så fall til fastlege/sykehjemslege av farmasøyt i et utskrivningsnotat som tas med i epikrisen.
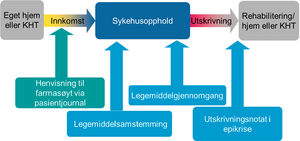
Samstemming
Farmasøyt samstemmer alle pasientene ved innkomst. Erfaring viser at samstemmingen bør gjøres så tidlig som mulig og helst før operasjon, slik at eventuelle feil kan avdekkes og rettes opp før de får klinisk betydning for pasienten, se kasuistikk 1. Siden pasientene ofte er preget av traume og smertebehandlingen før operasjon kan det være utfordrende å få gjennomført legemiddelintervjuet så tidlig i forløpet. Videre kan det være en utfordring å få tilgang til kurven. Pasienter som kommer inn på ettermiddag/kveld vil ofte være til operasjon allerede neste morgen. Dersom ikke sykepleier har husket å kopiere kurven, vil samstemmingen utføres først etter operasjon. Erfaring viser at det ofte kommer frem tilleggsinformasjon om legemiddelbruk i intervjuet og legemiddelintervju gjennomføres derfor med alle pasienter som håndterer legemidlene selv eller som har hjelp fra hjemmesykepleien, mens sykehjemspasienter sjelden intervjues. I intervjuet spørres det aktivt om årsak til fallet slik at farmasøyten kan vurdere om legemidler kan ha vært en medvirkende faktor.

Legemiddelgjennomgang
Legemiddelgjennomgangen utføres parallelt med samstemmingen for å avdekke problemstillinger som kan avklares under legemiddelintervjuet med pasient eller alternativt i telefonsamtalen med fastlege, sykehjem eller hjemmesykepleien.
Ett av målene med legemiddelgjennomgangen er å bidra til at alle pasienter behandles i tråd med avdelingens retningslinjer innenfor smertebehandling, obstipasjonsforebygging og tromboseprofylakse, samt at behandlingen tilpasses den enkelte i forhold til nyrefunksjon og kroppsvekt, se kasuistikk 2. Det er i tillegg utarbeidet anbefalinger innenfor behandling av delirium, osteoporose og jernmangelanemi. Behandlingsanbefalingene er utarbeidet av farmasøyt i samarbeid med ortoped og geriater. Et annet mål med legemiddelgjennomgangen er å avdekke uheldige legemidler eller legemiddelkombinasjoner til eldre, med spesielt fokus på fall-legemidler. Legemiddelgjennomgangsskjema fra IMM-modellen foreligger elektronisk i farmasøytjournal og farmasøyt jobber i dette og ivaretar dokumentasjon samtidig. Pasientene følges opp med daglige/gjentatte legemiddelgjennomganger under oppholdet.

Utskrivningsnotat
Som en lokal tilpasning av siste modul i IMM-modellen, skriver farmasøyten et utskrivningsnotat som tas med i epikrisen. I notatet formidles legemiddelrelaterte problem på en mest mulig konsis måte til fastlege/sykehjemslege. I tillegg skriver farmasøyten fullstendig legemiddelliste ved utreise, der alle endringer er angitt med årsak. Samstemmingen og kilde til informasjon dokumenteres også. Årsaken til at man valgte å tilby tjenesten med eget utskrivningsnotat fra farmasøyten var at ortopedenes utskrivningsnotat i stor grad var fokusert rundt operasjonsbeskrivelsen og omfattet i liten grad legemiddelrelaterte forhold. Det var i alle tilfelle hensiktsmessig at farmasøyten kunne formidle legemiddelinformasjon direkte til fastlege/sykehjemslege og derved unngå risikoen for misforståelser og overføringsfeil ved unødvendige mellomledd.
Utskrivningsnotatet er imidlertid en ressurskrevende oppgave og av den grunn er det interessant å evaluere om informasjonen når frem til fastlege/sykehjemslege, samt om informasjonen vurderes som nyttig. Det utføres derfor denne høsten tre masteroppgaver i klinisk farmasi ved Universitetet i Oslo for å evaluere praksisen. Oppgavene har samme hovedtittel «Epikrise med farmasøytnotat fra St. Olavs Hospital – når informasjonen fram?» Fastlegen til de inkluderte pasientene kontaktes seks til sju uker etter utskrivning for å undersøke om anbefalingene i epikrise er fulgt. I tillegg er det gjennomført fokusgruppeintervju med fastleger for å undersøke deres erfaringer med legemiddelinformasjonen i utskrivningsnotatet. Pasienter er intervjuet for å undersøke hvilken informasjon de har fått rundt legemiddelbruk, om deres opplevelse av virkninger og bivirkninger, samt om de har vært til fastlege etter utskrivning. Foreløpige resultater peker mot at en mindre andel enn forventet er fulgt opp av fastlegene. Årsakene til dette er sammensatte og vil danne basis for videre evaluering og utvikling av tjenesten.
Oppsummering
Det er tradisjonelt lite fokus på legemidler på ortopedisk avdeling. Farmasøyt bidrar med fokus på legemidler gjennom hele pasientforløpet, noe som legger til rette for bedre pasientsikkerhet og bedre samhandling med fastlege/kommunehelsetjeneste. Erfaringene viser at det er et stort behov for farmasøyt på ortopedisk avdeling, men at tjenesten kan videreutvikles og forbedres.
Publisert i NFT nr. 12/2013 side 26–27.)
